胫骨高位截骨术(HTO)作为治疗膝关节骨性关节炎的一种保膝手段,近年来受到越来越多骨科同仁及患者的关注。骨卫士医生集团首席顾问、原解放军总医院(北京301医院)骨科主任医师、清华长庚医院骨关节外科中心主任、中国医药教育协会骨科专业委员会主委蔡谞教授在第四届世界骨科大会上分享了“HTO之后的TKA”。

作为国内著名关节外科专家,蔡谞教授专攻关节外科、人工关节置换、翻修手术及关节镜微创手术,具有精良的手术技巧及丰富的诊疗经验。蔡谞教授指出近年来针对膝关节炎的“保膝”手术再次成为热议话题。大量HTO患者在术后5 年、10甚至更长的时间里,需要再次进行全膝关节置换,让广大外科医生再次面临很多问题。
HTO适应症
目前被定义为“保膝”的主要手术方式有,关节周围截骨和单髁关节置换(UKA),而在关节周围截骨中,胫骨高位截骨术(HTO)是当前开展最热的手术。

蔡谞教授指出关于膝关节周围截骨矫正冠状面畸形的理论来源于90年代后期,《Principles of Deformity Correction》书中将膝关节内翻畸形,按照胫骨近端和股骨远端的畸形状态进行了分型,胫骨内侧或股骨外侧都有畸形的状态,测量的标准依据MPTA角度,小于85°MPTA是由膝关节胫骨平台的内翻畸形造成的膝关节内翻,有的病人是由于外侧韧带松弛出现的内翻畸形,与骨胳的畸形没有关系。HTO主要是对前者进行矫正。
蔡谞教授表示HTO并非一个新的治疗方法,它的出现已经超过了50年的历史,最早是Coventry首先报道的。目前HTO主要方法有外侧闭合楔、内侧开放楔和胫骨结节下横断。近几年HTO进行了改进,主要在内侧双平面截骨开放楔,避免干扰胫骨髌韧带止点,也不需要截断腓骨近段。
最近国内HTO的倡导者发表了综述,明确提出HTO的最佳适应证是:患者小于65岁(女性<60岁);膝关节活动度基本正常,屈曲畸形应小于10°;最主要的是胫骨内翻畸形大于5°,内侧胫骨近端角(MPTA)小于85°,外侧软骨和半月板功能正常。简单来讲,HTO适应于相对年轻活跃,伴有一定程度胫骨内翻的膝关节内侧骨关节炎患者。
HTO术后满意度及生存率
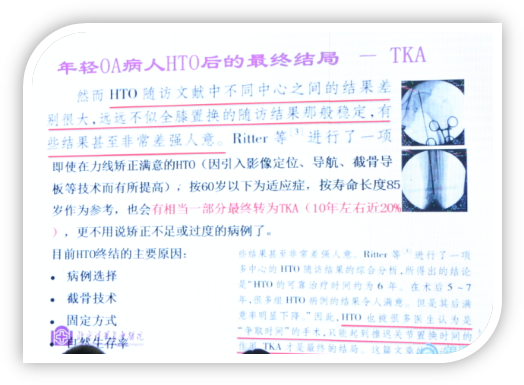
截骨的目的就是让力线外移,来减轻内侧间隙的负重,让负重外移到外侧,延缓病人病情的发展。蔡谞教授认为即使是目前非常好的HTO,适应症选择的非常好,手术技术非常棒,但仍然有至少20%的患者需要再次进行全膝关节置换。
关于HTO术后满意度及生存率有很多文献报道,基本上术后十年左右有10-20%左右的患者需要进行全膝关节置换。有报道统计了12年随访的满意度仅达到79%,有医生认为这与手术技术和适应症选择有很大的关系,影响了HTO的结果。
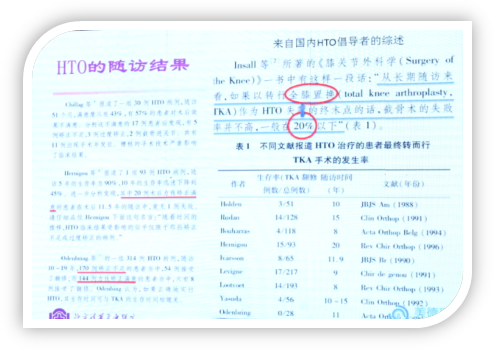

蔡谞教授引用2017年的最新文献内容说明HTO的生存率及满意度。
Polat等对1990—2010间187例195膝行闭合楔(29膝)、开放楔(88膝) 和胫骨结节下横断截骨外固定架固定(51膝)的HTO进行了比较。病人平均年龄44.9 ±10.6,平均随访时间12.4 ±3.2年。根据Kaplan-Meier生存率分析,HTO 5年生存率是93.4%,10年生存率是71.2%,其中27列患者做了TKA,从HTO到TKA的时间是8.9年。

2017年另一个文献统计,闭合楔10年的生存率75%左右,开放楔10年的生存率在90%左右,再之后数据明显下降,最后患者还是要进行全膝关节置换。
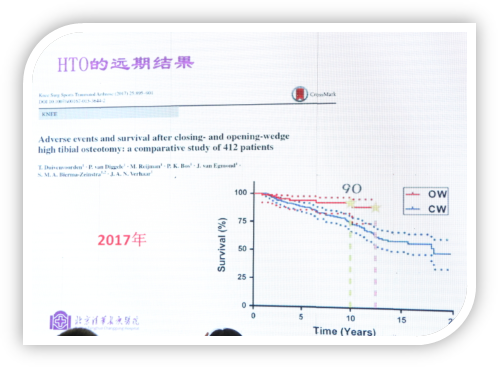
HTO随访文献中不同中心之间的结果差别很大,远远不似TKA的随访结果那般稳定,HTO各中心的满意度差强人意。蔡谞教授强调尽管现在因引入影像学定位、导航和3D打印截骨导板技术让HTO的手术更加精确,并将60岁以下定为适应症,但现在人寿命长度延长至85岁,这就表示相当一部分患者最终会转化为TKA,更不用说矫正不足或矫正过度的病例。
HTO相关病例
HTO需要应用于胫骨内翻畸形大于5°的关节外(胫骨内翻)畸形,但在实际临床中HTO多用于关节内畸形。对于目前是否有很多患者的胫骨内翻畸形大于5°这一问题,王坤正教授曾对2000多例膝关节进行研究,得到的结论是没有骨性关节炎的内翻畸形是少于正常膝和外翻膝的,但他并没有具体说明内翻畸形大于5°的度数、也没有确定是关节内畸形还是关节外畸形。对于这个问题,国外文献报道表明内翻畸形的平均度数是2.8度,也就是说胫骨内侧造成膝关节内翻占的比例非常小,绝大多数病人是关节内的磨损造成的内翻畸形。
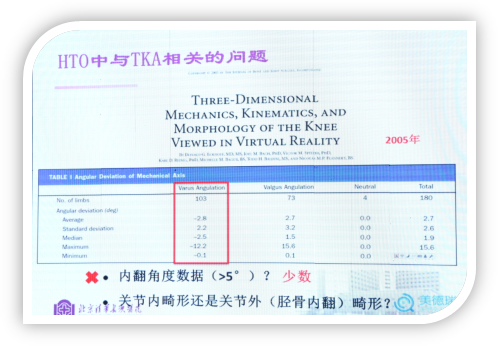
做全膝关节置换时有个韧带框概念,用来判断关节内外畸形,框内畸形是关节内畸形,框外畸形是关节外畸形。
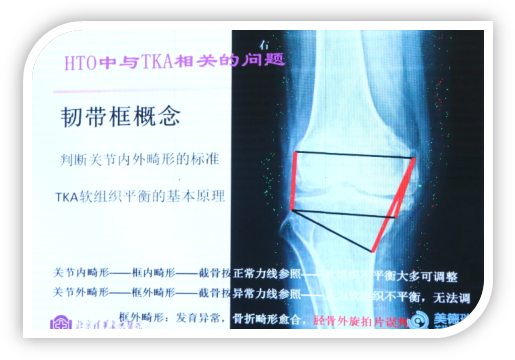
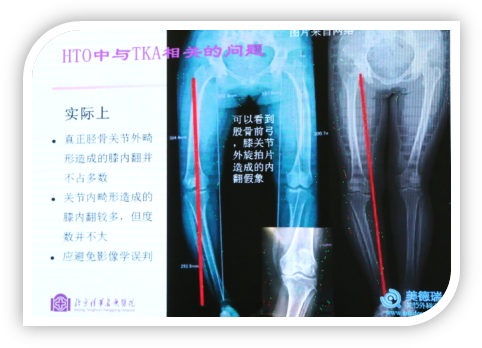
下图患者膝内翻并不严重,其内翻的表象主要来源于膝关节外旋,同时伴有屈曲畸形,当把膝关节放正以后,膝关节畸形并不严重。此病人照X光片,力线内移非常严重,但实际上这种病人伴有屈曲畸形和胫骨外旋。


下图患者因半月板损伤就诊,在中立位时力线通过膝关节中心,在膝关节内旋30°时力线外移,当膝关节外旋30°时力线内移,测出的MPDA是不同的,外旋下测出的MPDA是小的,完全可能因为照相的问题测出来的MPTA符合HTO的要求,但实际并非如此。

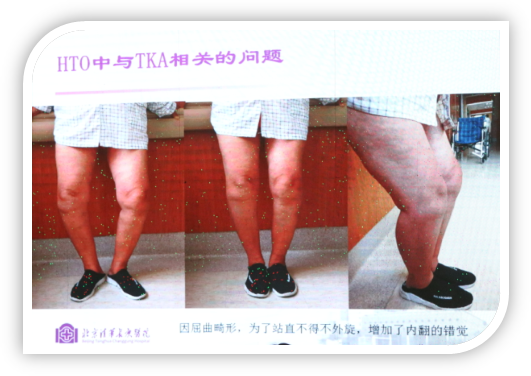
下图患者因内侧磨损做膝关节置换,中立位膝关节力线在内侧,在内旋位时膝关节正常,但在外旋位的时候膝关节力线内移情况非常严重,完全有可能因为影像学误判造成的。其实患者自然位占立时内翻很厉害,是因为屈曲畸形,为了站直不得不外旋,增加了内翻的错觉。
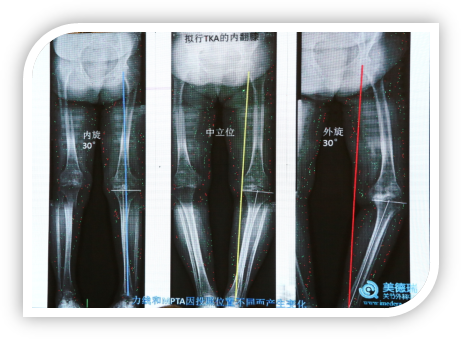
目前,很多HTO被用于膝关节炎内侧间隙磨损形成的关节内内翻畸形,这就带来了一个问题,很多人的片子MPDA是正常范围,因为内侧关节肌肉磨损做了HTO,为了使力线外移,做了截骨以后人为造成了胫骨近端的关节外畸形,蔡谞教授指出在临床上这样的病例非常多。
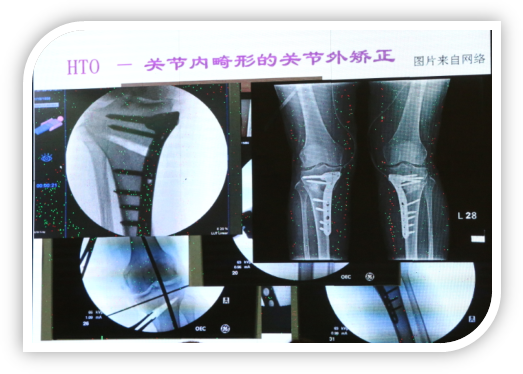
HTO后对TKA的影响及应对措施
蔡谞教授表明HTO之后的TKA是一种特殊的TKA,为手术带来了一些特殊问题,如再次手术切口设计要避免皮瓣的坏死、前期内固定手术增加再次关节置换感染风险,取钉时用配套改锥等,但最重要的问题是HTO对后续TKA术中软组织平衡及假体选择有一定的影响。
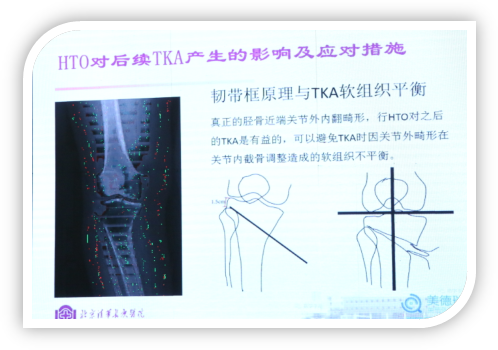
如果HTO选择的病例是最佳适应症,即胫骨平台MPTA小于85°或是胫骨平台内翻超过5°,截骨后相当于矫正了关节外畸形,再做全膝关节置换时,HTO相当于TKA之前关节外畸形的一期截骨矫正,为全膝关节置换带来了便利。

但是如果HTO选择的病例不是因为胫骨平台本身的内翻畸形,而是为了让力线外移,为一个MPDA并不小于85°的患者做HTO,再做TKA时,面临的是关节外畸形的膝关节,此时HTO则给TKA带来了麻烦。

胫骨高位截骨后的平台内高外低,如按常规方法截骨线与胫骨平台中心至踝穴中心的连线垂直,可因内侧平台抬高而过度截骨,股骨远端截骨不变,而造成伸、屈膝间隙的内外侧不平衡,导致外紧内松。关于胫骨关节外畸形截骨后的应对措施,蔡谞教授指出:对于20°以内的畸形按力线常规截骨后出现的间隙不平衡可以尝试通过软组织调整解决,如股骨外上髁滑移截骨放松外测或内侧副韧带止点上移紧缩内侧。
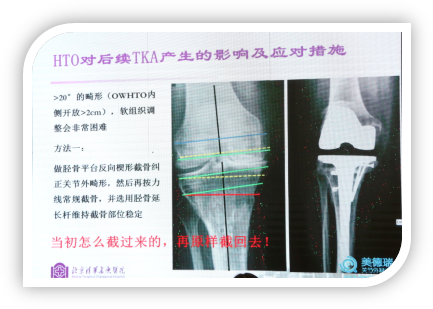
对于大于20°的畸形,软组织调整会非常困难,蔡谞教授给出了三种解决方法
方法一:做胫骨平台反向楔形截骨纠正关节外畸形,然后再按力线常规截骨,并选用胫骨延长杆维持截骨部位稳定。
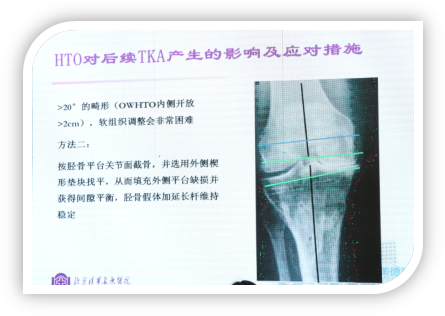
方法二:按胫骨平台关节面截骨,并选用外侧楔形垫块找平,从而填充外侧平台缺损并获得间隙平衡,胫骨假体加延长杆维持稳定。
方法三:胫骨平台常规按力线垂直方向截骨,直接选用CCK假体应对不平衡。

对于合并外侧韧带松弛膝内翻膝做了HTO之后,由于胫骨内侧平台多截使内侧开放,外侧松弛,加厚垫片即可获得平衡,如难以平衡可以选用CCK假体解决问题。
最后,蔡谞教授指出未来大量增加的HTO后的TKA将会给关节外科医生带来不小的挑战,广大关节外科医生要清醒地认识到这个挑战。他强调同时TKA有风险,截骨需谨慎!